Jak wąsy i gadolin pomagają w diagnostyce nowotworów?
Wyobraź sobie, że twoje zdrowie jest jak skomplikowana maszyna. Kiedy w tej maszynie pojawia się usterka, może to prowadzić do poważnych problemów. Nowotwory prostaty i jąder to właśnie takie usterki, które mogą zaburzyć funkcjonowanie męskiego organizmu. Na szczęście, podobnie jak mechanik samochodowy, który potrafi zdiagnozować i naprawić usterkę, również lekarze dysponują narzędziami, które pozwalają wykryć i leczyć te choroby. Artykuł z października opowiadał o chemioterapii, a w tym wyjaśnimy, jak działają te narzędzia którymi dysponują lekarze, aby zdiagnozować nieproszonego gościa jakim jest nowotwór tym razem męskich spraw. Zacznijmy najpierw od wąsów…


Movember czyli wąsy w słusznej sprawie
Movember to globalna inicjatywa, która ma na celu zwrócenie uwagi na zdrowie mężczyzn, w szczególności na nowotwory prostaty i jąder, a także na zdrowie psychiczne. Nazwa "Movember" pochodzi od połączenia angielskich słów "moustache" (wąsy) i "November" (listopad).
Przez cały listopad mężczyźni na całym świecie zapuszczają wąsy. Ten prosty gest ma za zadanie:
- Zwiększyć świadomość: Wąsy stają się symbolem, który inicjuje rozmowy o zdrowiu mężczyzn, często będącymi tematami tabu.
- Zmobilizować do działania: Akcja zachęca mężczyzn do regularnych badań profilaktycznych i dbania o swoje zdrowie.
- Zebrać fundusze: Zebrane środki są przeznaczane na badania naukowe, programy edukacyjne i wsparcie dla pacjentów.
Cele Movember:
- Zwiększenie świadomości: o nowotworach prostaty i jąder oraz o zdrowiu psychicznym mężczyzn.
- Zmiana postaw: zachęcenie mężczyzn do otwartej rozmowy o zdrowiu i dbania o siebie.
- Finansowanie badań: wspieranie projektów badawczych nad nowymi metodami diagnozowania i leczenia nowotworów.
- Utworzenie społeczności: budowanie globalnej społeczności mężczyzn wspierających się nawzajem.
Dlaczego wąsy?
Wąsy są charakterystycznym elementem męskości i przyciągają uwagę. Dzięki nim łatwiej rozpocząć rozmowę o zdrowiu mężczyzn i zachęcić innych do działania.
Skoro już wiemy co w tych wąsach piszczy to sprawdźmy z jakim zawodnikiem przychodzi nam się zmierzyć.
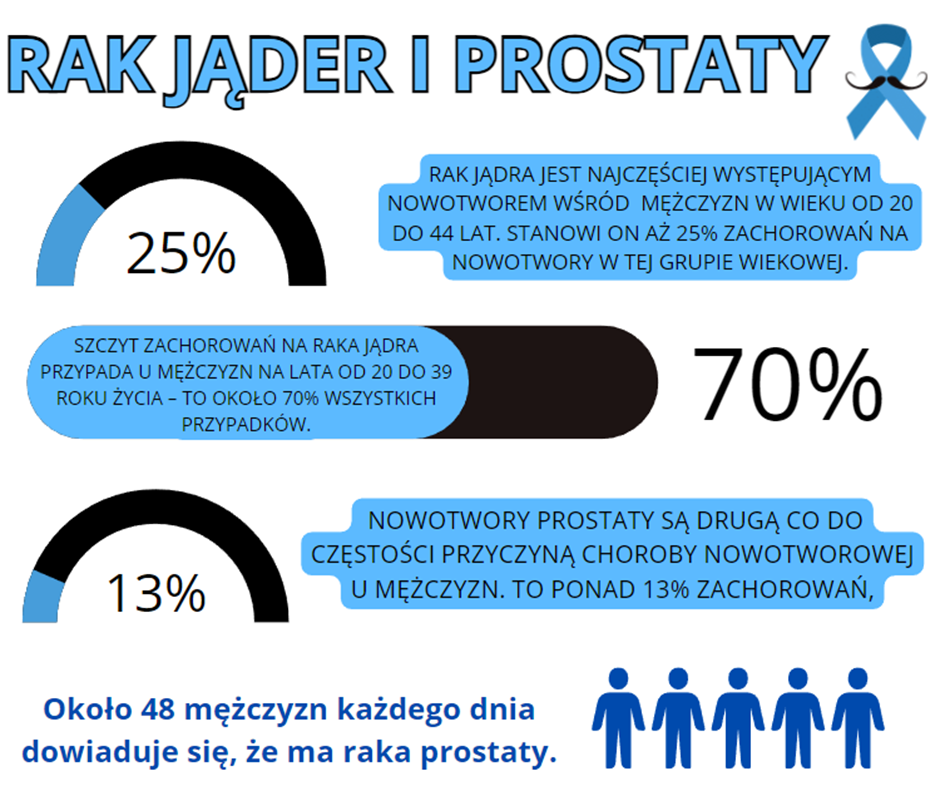
Po garści dość smutnych danych przyjrzyjmy się dokładniej profilaktyce, aby uniknąć tego nieprzyjaciela. Tak samo jak przy raku piersi samobadanie (w przypadku nowotworu jąder) to PODSTAWA!
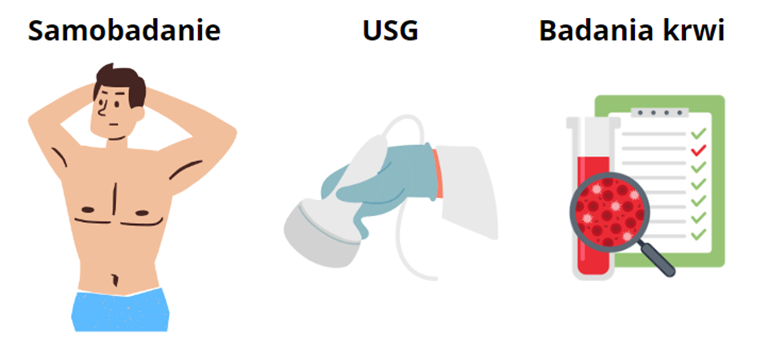
Oczywiście nie jesteśmy lekarzami, więc po specjalistyczną wiedzę, jak takie samobadanie poprawnie wykonać zapraszamy tutaj: https://www.nfz.gov.pl/aktualnosci/aktualnosci-centrali/poradnik-pacjenta-profilaktyka-to-meska-sprawa,8504.html
Dodatkowo podstawą dalszej diagnostyki jest oczywiście badanie USG i badania krwi.
W ostatnich latach obserwujemy w Polsce znaczący wzrost liczby diagnozowanych przypadków raka prostaty i jąder. Ten trend, choć może budzić niepokój, ma swoje pozytywne oblicze. Dzięki intensyfikacji działań profilaktycznych oraz postępom w diagnostyce i leczeniu, coraz więcej mężczyzn dowiaduje się o swoim schorzeniu na wczesnym etapie.
Wczesne wykrycie nowotworu to klucz do skutecznego leczenia i zwiększenia szans na całkowite wyzdrowienie.
Rosnąca świadomość społeczna dotycząca znaczenia regularnych badań przesiewowych przyczynia się do tego, że mężczyźni chętniej korzystają z usług medycznych, co przekłada się na lepsze wyniki terapeutyczne.
Jeśli jednak mamy to nieszczęście i jest konieczność wykonania pogłębionej diagnostyki to medycyna łączy siły z chemią i fizyką.
Podróż wewnątrz organizmu w walce z chorobami – kilka słów o badaniach obrazowych
Badania obrazowe to nieinwazyjne metody diagnostyczne, które pozwalają lekarzom uzyskać szczegółowe obrazy wnętrza naszego ciała. Dzięki nim można zidentyfikować zmiany w narządach, tkankach, a także wykryć obecność nowotworów. Obrazy te są tworzone przy użyciu różnych rodzajów promieniowania, fal dźwiękowych lub pól magnetycznych.
Jakie są rodzaje badań obrazowych? Zacznijmy od tych, które zna większość z nas.
 Ultrasonografia: To badanie wykorzystujące fale dźwiękowe do tworzenia obrazów narządów wewnętrznych. Ultrasonografia jest często stosowana w diagnostyce nowotworów piersi, tarczycy oraz narządów jamy brzusznej, ale i również podczas ciąży czy specjalne badanie USG naczyniową metodą Dopplera.
Ultrasonografia: To badanie wykorzystujące fale dźwiękowe do tworzenia obrazów narządów wewnętrznych. Ultrasonografia jest często stosowana w diagnostyce nowotworów piersi, tarczycy oraz narządów jamy brzusznej, ale i również podczas ciąży czy specjalne badanie USG naczyniową metodą Dopplera.
 Rentgen: To najstarsza metoda obrazowa, która nadal znajduje zastosowanie w diagnostyce nowotworów, złamań czy wielu innych chorób. Rentgen pozwala na ocenę struktury kości i niektórych narządów wewnętrznych.
Rentgen: To najstarsza metoda obrazowa, która nadal znajduje zastosowanie w diagnostyce nowotworów, złamań czy wielu innych chorób. Rentgen pozwala na ocenę struktury kości i niektórych narządów wewnętrznych.
Jeśli chodzi o badania dokładniejsze mamy tomografię komputerową i rezonans magnetyczny.
 Tomografia komputerowa (TK): To badanie polega na wykonaniu serii zdjęć rentgenowskich pod różnymi kątami, które następnie są komputerowo złożone w trójwymiarowy obraz. TK pozwala na dokładną ocenę wielkości i położenia zmian nowotworowych, a także na ocenę zaawansowania choroby.
Tomografia komputerowa (TK): To badanie polega na wykonaniu serii zdjęć rentgenowskich pod różnymi kątami, które następnie są komputerowo złożone w trójwymiarowy obraz. TK pozwala na dokładną ocenę wielkości i położenia zmian nowotworowych, a także na ocenę zaawansowania choroby.
 Rezonans magnetyczny (MRI): W tym badaniu wykorzystuje się silne pole magnetyczne i fale radiowe do uzyskania szczegółowych obrazów miękkich tkanek. MRI jest szczególnie przydatne w diagnostyce nowotworów mózgu, rdzenia kręgowego oraz niektórych rodzajów nowotworów narządów wewnętrznych.
Rezonans magnetyczny (MRI): W tym badaniu wykorzystuje się silne pole magnetyczne i fale radiowe do uzyskania szczegółowych obrazów miękkich tkanek. MRI jest szczególnie przydatne w diagnostyce nowotworów mózgu, rdzenia kręgowego oraz niektórych rodzajów nowotworów narządów wewnętrznych.
 PET, czyli pozytonowa tomografia emisyjna: to zaawansowana metoda obrazowania medycznego, która pozwala lekarzom "zobaczyć", co dzieje się wewnątrz naszego organizmu na poziomie komórkowym, a dokładniej pozwala na ocenę aktywności metabolicznej komórek nowotworowych. Pacjentowi podawany jest radioaktywny znacznik, który gromadzi się w komórkach nowotworowych. Dzięki temu można ocenić wielkość guza, jego aktywność metaboliczną oraz rozprzestrzenianie się choroby.
PET, czyli pozytonowa tomografia emisyjna: to zaawansowana metoda obrazowania medycznego, która pozwala lekarzom "zobaczyć", co dzieje się wewnątrz naszego organizmu na poziomie komórkowym, a dokładniej pozwala na ocenę aktywności metabolicznej komórek nowotworowych. Pacjentowi podawany jest radioaktywny znacznik, który gromadzi się w komórkach nowotworowych. Dzięki temu można ocenić wielkość guza, jego aktywność metaboliczną oraz rozprzestrzenianie się choroby.
Skoro już wiemy tak prosto, bez zagłębiania się w skomplikowane mechanizmy, jak dane badania działają i na czym polegają to zastanówmy się bardziej szczegółowo gdzie jest ten udział chemii w badaniach diagnostycznych. W opisie PET pojawia się skomplikowane wyrażenie „radioaktywny znacznik”, ale takich pomocników, którzy są w stanie wysotrzyć badany obraz lub niczym zakreślacz wskazać konkretny obszach chorobowych, jest więcej. A ci mali bochaterowie to tak zwane środki kotrastowe.
Mały, a ważny, czyli chemiczne środki kontrastowe
Wyobraź sobie, że chcesz zobaczyć, co znajduje się na dnie nieprzezroczystej szklanki. Możesz dodać do niej specjalny barwnik – wtedy to, co wcześniej było niewidoczne, stanie się wyraźniejsze. Podobnie działa środek kontrastowy w badaniach obrazowych. To specjalna substancja, która wprowadzana do organizmu pozwala lekarzom uzyskać bardziej szczegółowe i wyraźne obrazy narządów wewnętrznych podczas badań obrazowych. Dzięki temu łatwiej jest zdiagnozować różne choroby, w tym nowotwory.
Środki kontrastowe są stosowane w wielu badaniach obrazowych, w tym:
- Tomografia komputerowa (TK): do oceny narządów wewnętrznych, układu krążenia, układu moczowego itp.
- Rezonans magnetyczny (MRI): do oceny mózgu, rdzenia kręgowego, stawów, mięśni itp.
- Badania rentgenowskie: do oceny układu pokarmowego, układu moczowego itp.
W zależności od konkretnego badania stosuje się inny środek kontrastowy. W metodach wykorzystujących promienie rentgenowskie środki kontrastowe to zazwyczaj substancje zawierające jod lub rzadziej, siarczan baru. Środki kontrastowe pochłaniają zewnętrzne promienie rentgenowskie, co powoduje zmniejszenie ekspozycji na detektor promieni rentgenowskich. Mówiąc prościej, środek kontrastowy pochłania promieniowanie, przez co na wygenerowany obrazie widać bardziej zacieniony obraz Różni się to od radiofarmaceutyków stosowanych w medycynie nuklearnej, czyli właśnie w badaniu PET, gdzie związki zawierają pierwiastki promieniotwórcze, które emitują promieniowanie.

Rysunek 1 Biała strzałka po stronie prawej pokazuje obecność środka cieniującego (kontrastu) w jamie stawu.
Umożliwia to ocenę m.in. powierzchni stawowych i struktur wewnątrz stawu (czerwona strzałka – łąkotka)
[https://radiologicznie.pl/]

Rysunek 2 Całkowity obraz fuzyjny PET-CT ciała [https://commons.wikimedia.org/]
A co z kontrastem w MRI? Tam jest już zupełnie inny mechanizm działania. Środki kontrastowe w MRI, najczęściej zawierające gadolin, wpływają na właściwości magnetyczne tkanek, w które się wchłaniają. Dzięki temu na obrazach uzyskanych podczas badania pojawiają się obszary o różnym natężeniu sygnału. To pozwala na lepsze uwidocznienie zmian patologicznych, takich jak guzy czy stwardnienia.
Ale jak to się dzieje?
Wyobraź sobie, że nasze ciało to zbiór wielu magnesików. W środku skanera MRI znajduje się bardzo silny magnes, który sprawia, że maleńkie magnesiki (protony) znajdujące się w naszym ciele ustawiają się w jednym kierunku, jak igły kompasu. Aparat wysyła specjalny impuls energii, który sprawia, że te maleńkie magnesiki, kręcące się jak bączki, zaczynają się podskakiwać. Każda tkanka w naszym ciele reaguje trochę inaczej na ten impuls energii. To, dlatego na obrazach z MRI widzimy różne kolory i odcienie. Dzięki temu lekarze mogą rozpoznać, które miejsce w naszym ciele jest zdrowe, a które wymaga dalszej diagnostyki. Środek kontrastowy to jak mała burza magnetyczna dla naszych kompasów. Kiedy wprowadzimy go do organizmu, zaburza on uporządkowanie igieł kompasu. Igły zaczynają się kręcić i szybciej tracą swój początkowy kierunek. To właśnie to zaburzenie jest rejestrowane przez aparat MRI i przekształcane w obraz. Tymi igłami i kompasami są protony w atomach wodoru, które wchodzą w skład tkanek naszego ciała. W zdrowych tkankach igły kompasu (atomy wodoru) są mniej zaburzone, więc na obrazach będą ciemniejsze. W tkankach zmienionych chorobowo (np. guzach), środek kontrastowy gromadzi się w większych ilościach, powodując większe zaburzenia i jaśniejsze obszary na obrazach.
Ale dlaczego gadolin?
 Gadolin ma unikalne właściwości magnetyczne. Kiedy jest podawany do organizmu, oddziałuje z silnym polem magnetycznym skanera MRI, zmieniając sygnał pochodzący z tkanek, w które się wchłania. Dzięki temu na obrazach uzyskanych podczas badania pojawiają się obszary o różnym natężeniu sygnału. To pozwala na lepsze uwidocznienie zmian patologicznych, takich jak guzy czy stwardnienia.
Gadolin ma unikalne właściwości magnetyczne. Kiedy jest podawany do organizmu, oddziałuje z silnym polem magnetycznym skanera MRI, zmieniając sygnał pochodzący z tkanek, w które się wchłania. Dzięki temu na obrazach uzyskanych podczas badania pojawiają się obszary o różnym natężeniu sygnału. To pozwala na lepsze uwidocznienie zmian patologicznych, takich jak guzy czy stwardnienia.
Najczęściej kontrast podaje się dożylnie lub doustnie w przypadku MRI układu pokarmowego. Ale w jakiej formie? Przecież nie podaje się bardzo malutkich cząsteczek metalu bezpośrednio do krwioobiegu. Gadolinowe środki kontrastowe to związki chemiczne, które zawierają jon gadolinu związany z różnymi cząsteczkami organicznymi. Ta specyficzna budowa nadaje im unikalne właściwości. Możemy to porównać, właśnie do takiej malutkiej, nanocząsteczki metalu w specjalnej powłoczce – jony gadolinu przyłączone do różnych związków. Od rodzajów tej powłoczki zależą też inne właściwości oraz to, jakiej części ciała będzie to rezonans. Czy zależy nam na wzmocnieniu obrazu wątroby, chrząstek, czy jest do pokonania barierą krew-mózg, te związki będą miały trochę inne właściwości.
Jaki powinien być środek kontrastowy i czy powstają nowe?
Przede wszystkim środki kontrastowe muszą być bezpieczne!
- Niska toksyczność: Środek kontrastowy powinien być jak najmniej toksyczny dla organizmu człowieka.
- Szybkie i efektywne wydalanie: Powinien być szybko wydalany z organizmu, głównie przez nerki, minimalizując ryzyko działań niepożądanych.
- Małe prawdopodobieństwo reakcji alergicznych: Im mniejsze ryzyko wystąpienia reakcji alergicznych, tym bezpieczniejszy jest środek kontrastowy.
Idealny środek kontrastowy powinien być bezpieczny, skuteczny i łatwy w użyciu. Dzięki ciągłym badaniom i rozwojowi technologii, środki kontrastowe stosowane w badaniach obrazowych stają się coraz bardziej bezpieczne i efektywne. Takie związki są równie szczegółowo badanie jak leki, więc muszą spełniać szereg restrykcji.
A czy pracuje się nad nowymi związkami? Chociaż gadolinowe środki kontrastowe są obecnie najczęściej stosowane w rezonansie magnetycznym (MRI), mają pewne ograniczenia, takie jak potencjalne ryzyko zatrzymywania się gadolinu w organizmie u niektórych pacjentów. Z tego powodu poszukuje się alternatywnych rozwiązań. Takim pretendentem do zastania środkiem kontrastowym jest żelazo i jego związki.
Jakie są wyzwania związane z opracowaniem nowych środków kontrastowych?
- Bezpieczeństwo: Nowy środek kontrastowy musi być bezpieczny dla pacjenta i nie powodować poważnych działań niepożądanych.
- Efektywność: Musi zapewniać wysoką jakość obrazów i umożliwiać dokładną diagnostykę.
- Stabilność: Środek kontrastowy musi być stabilny chemicznie i nie ulegać rozkładowi w organizmie.
- Koszty: Opracowanie nowego środka kontrastowego jest kosztowne i czasochłonne.
U nas na Wydziale Chemicznym jest jedyny w Europie zespół prof. Nikodema Kuźnika zajmujący się syntezą nowoczesnych środków kontrastowych na bazie żelaza, który od lat prowadzi konsekwentnie szerokie badania w tym zakresie. We współpracy z innymi ośrodkami na świecie są to badania wyjątkowe i unikatowe na skale światową, ponieważ podobne działania podejmują jeszcze tylko dwa inne zespoły badawcze w Stanach Zjednoczonych.
Krótkie podsumowanie na sam koniec
Pamiętajmy o zdrowiu i badajmy się regularnie, aby unikać tak specjalistycznych badań. Jeśli jednak życie się tak ułoży, że takie badanie musi być wykonane, to pamiętajmy, że podanie środka kontrastowego nie zawsze jest konieczne, jednak jego podanie pomoże w dalszej diagnostyce. Z niecierpliwością patrzmy w przyszłość chemicznego rozwoju kontrastów.

Tekst: Agnieszka Kicińska
Redakcja: Agnieszka Kicińska, Maciej Gdala, Kinga Adamiec
Wsparcie merytoryczne: dr hab. inż. Nikodem Kuźnik, prof. PŚ.
Grafiki: Agnieszka Kicińska, źródła internetowe